Биология - Атеросклероз - Патогенез
09 февраля 2011Оглавление:
1. Атеросклероз
2. Этиология
3. Факторы риска
4. Патогенез
5. Клиника
6. Диагностика
7. Лечение
8. История
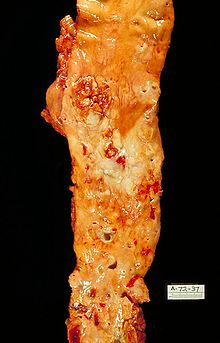
Патогенез атеросклероза называют атерогенезом. Он происходит в несколько этапов. Развитие атеросклеротического поражения — это совокупность процессов поступления в интиму и выхода из нее липопротеидов и лейкоцитов, пролиферации и гибели клеток, образования и перестройки межклеточного вещества, а также разрастания сосудов и обызвествления. Эти процессы управляются множеством сигналов, часто разнонаправленных. Накапливается все больше данных о сложной патогенетической связи между изменением функции клеток сосудистой стенки и мигрировавших в нее лейкоцитов и факторами риска атеросклероза.
Накопление и модификация липопротеидов
В норме интима артерий образована одноклеточным эндотелиальным слоем, под которым находятся гладкомышечные клетки, погруженные в межклеточное вещество. Первые проявления болезни — так называемые липидные пятна. Их появление связано с местным отложением липопротеидов в интиме. Атерогенными свойствами обладают не все липопротеиды, а только низкой и очень низкой плотности. Изначально они накапливаются в интиме преимущественно за счет связывания с компонентами межклеточного вещества — протеогликанами. В местах образования липидных пятен большую роль играет преобладание гепарансульфатов над двумя другими гликозаминогликанами — кератансульфатами и хондроитинсульфатами. В интиме липопротеиды, особенно связанные с протеогликанами, могут вступать в химические реакции. Основную роль играют две: окисление и неферментативное гликозилирование. В интиме в отличие от плазмы содержится мало антиоксидантов. Образуется смесь окисленных ЛПНП, причем окисляются как липиды, так и белковый компонент. При окислении липидов образуются гидроперекиси, лизофосфолипиды, оксистерины и альдегиды. Окисление апопротеинов ведет к разрыву пептидных связей и соединению боковых цепей аминокислот с продуктами расщепления жирных кислот. Стойкая гипергликемия при сахарном диабете способствует неферментативному гликозилированию апопротеинов и собственных белков интимы, что тоже нарушает их функции и ускоряет атерогенез.
Миграция лейкоцитов и образование ксантомных клеток
Миграция лейкоцитов, в основном моноцитов и лимфоцитов, — вторая стадия развития липидного пятна. Их миграцию в интиму обеспечивают расположенные на эндотелии рецепторы — молекулы адгезии. Особого внимания заслуживают молекулы VCAM-1 и ICAM-1 и Р-селектины. Синтез молекул адгезии могут увеличивать цитокины. Так, интерлейкин-1 и фактор некроза опухолей вызывают или усиливают синтез эндотелиальными клетками VCAM-1 и ICAM-1. В свою очередь, выброс цитокинов клетками сосудистой стенки стимулируется модифицированными липопротеидами. Образуется порочный круг. Играет роль и характер тока крови. В большинстве участков неизмененной артерии кровь течет ламинарно, и возникающие при этом силы снижают экспрессию на поверхности эндотелиальных клеток молекул адгезии. Также ламинарный кровоток способствует образованию в эндотелии окиси азота NO. Кроме сосудорасширяющего действия, в низкой концентрации, поддерживаемой эндотелием, NO обладает противовоспалительной активностью, снижая, например, синтез VCAM-1. Но в местах ветвления ламинарный ток часто нарушен, именно там обычно возникают атеросклеротические бляшки. После адгезии лейкоциты проходят через эндотелий и попадают в интиму. Липопротеиды могут непосредственно усиливать миграцию: окисленные ЛПНП способствуют хемотаксису лейкоцитов. К дальнейшему образованию липидного пятна причастны моноциты. В интиме моноциты становятся макрофагами, из которых за счет опосредованного рецепторами эндоцитоза липопротеидов возникают заполненные липидами ксантомные клетки. Раньше предполагали, что в эндоцитозе участвуют хорошо известные рецепторы ЛПНП, но при дефекте этих рецепторов как у экспериментальных животных, так и у больных все равно имеются многочисленные ксантомы и атеросклеротические бляшки, заполненные ксантомными клетками. Кроме того, экзогенный холестерин тормозит синтез этих рецепторов, и при гиперхолестеринемии их мало. Теперь предполагается роль скэвенджер-рецепторов макрофагов и других рецепторов для окисленных ЛПНП и мелких атерогенных ЛПОНП. Некоторые ксантомные клетки, поглотившие липопротеиды из межклеточного вещества, покидают стенку артерии, препятствуя тем самым накоплению в ней липидов. Если же поступление липопротеидов в интиму преобладает над их выведением с макрофагами, липиды накапливаются и в итоге образуется атеросклеротическая бляшка. В растущей бляшке некоторые ксантомные клетки подвергаются апоптозу или некрозу. В результате в центре бляшки образуется полость, заполненная богатыми липидами массами, что характерно для поздних стадий атерогенеза.
Про- и антиатерогенные факторы
При поглощении модифицированных липопротеидов макрофаги выделяют цитокины и факторы роста, способствующие развитию бляшки. Одни цитокины и факторы роста стимулируют деление гладкомышечных клеток и синтез межклеточного вещества, которое накапливается в бляшке. Другие цитокины, особенно интерферон-γ из активированных Т-лимфоцитов, тормозят деление гладкомышечных клеток и синтез коллагена. Такие факторы, как ИЛ-1 и ФНОα, вызывают выработку в интиме тромбоцитарного фактора роста и фактора роста фибробластов, которые играют роль в дальнейшей судьбе бляшки. Таким образом, происходит сложное взаимодействие факторов, как ускоряющих, так и тормозящих атерогенез. Велика роль и небелковых медиаторов. Активированные макрофаги и клетки сосудистой стенки вырабатывают свободные радикалы кислорода, которые стимулируют пролиферацию гладкомышечных клеток, усиливают синтез цитокинов, а также связывают NO. С другой стороны, активированные макрофаги способны к синтезу индуцируемой NO-синтазы. Этот высокоактивный фермент вырабатывает NO в высоких, потенциально токсичных концентрациях — в отличие от небольшой концентрации NO, создаваемой конститутивной формой фермента — эндотелиальной NO-синтазой. Помимо макрофагов, в удалении холестерина из пораженной интимы участвуют липопротеиды высокой плотности, обеспечивающие так называемый обратный транспорт холестерина. Доказана четкая обратная зависимость между концентрацией холестерина ЛПВП и риском ИБС. У женщин детородного возраста концентрация холестерина ЛПВП выше, чем у сверстников-мужчин, и во многом благодаря этому женщины реже страдают атеросклерозом. В эксперименте показано, что ЛПВП способны удалять холестерин из ксантомных клеток.
Участие гладкомышечных клеток
Атеросклеротическая бляшка развивается из липидного пятна, но не все пятна становятся бляшками. Если для липидных пятен характерно накопление ксантомных клеток, то для бляшек — фиброз. Межклеточное вещество в бляшке синтезируют в основном гладкомышечные клетки, миграция и пролиферация которых — вероятно, критический момент в образовании фиброзной бляшки на месте скопления ксантомных клеток. Миграцию в липидное пятно гладкомышечных клеток, их пролиферацию и синтез межклеточного вещества вызывают цитокины и факторы роста, выделяемые под влиянием модифицированных липопротеидов и других веществ макрофагами и клетками сосудистой стенки. Так, тромбоцитарный фактор роста, выделяемый активированными эндотелиальными клетками, стимулирует миграцию гладкомышечных клеток из медии в интиму. Образуемые локально факторы роста вызывают деление как собственных гладкомышечных клеток интимы, так и клеток, пришедших из медии. Один из мощных стимуляторов синтеза этими клетками коллагена — трансформирующий фактор роста р. Кроме паракринной происходит и аутокринная регуляция гладкомышечных клеток. В результате происходящих с ними изменений ускоряется переход липидного пятна в атеросклеротическую бляшку, содержащую много гладкомышечных клеток и межклеточного вещества. Как и макрофаги, эти клетки могут вступать в апоптоз: его вызывают цитокины, способствующие развитию атеросклероза.
Развитие осложнённой бляшки
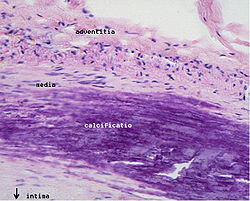
Кроме обычных факторов риска и описанных выше цитокинов на поздних стадиях развития атеросклероза важная роль принадлежит изменениям в свертывающей системе крови. Для появления липидных пятен не требуется повреждения или слущивания эндотелия. Но в дальнейшем в нем могут возникать микроскопические разрывы. На обнаженной базальной мембране происходит адгезия тромбоцитов, и в этих местах образуются мелкие тромбоцитарные тромбы. Активированные тромбоциты выделяют ряд веществ, ускоряющих фиброз. Кроме тромбоцитарного фактора роста и трансформирующего фактора роста р на гладкомышечные клетки действуют низкомолекулярные медиаторы, например серотонин. Обычно эти тромбы растворяются, не вызывая никаких симптомов, и целость эндотелия восстанавливается. По мере развития бляшки в нее начинают обильно врастать vasa vasorum. Новые сосуды влияют на судьбу бляшки несколькими путями. Они создают обширную поверхность для миграции лейкоцитов как внутрь бляшки, так и из нее. Кроме того, новые сосуды — источник кровоизлияния в бляшку: как и при диабетической ретинопатии, они ломкие и склонны к разрыву. Возникающее кровоизлияние ведет к тромбозу, появляется тромбин. Он не только участвует в гемостазе, но и влияет на клетки интимы: стимулирует деление гладкомышечных клеток и выработку ими цитокинов, а также вызывает синтез эндотелием факторов роста. В результате кровоизлияний бляшки часто содержат фибрин и гемосидерин. Атеросклеротические бляшки часто обызвествляются. В бляшках содержатся кальцийсвязывающие белки остеокальцин и остеопонтин и некоторые другие белки, характерные для костной ткани.
Просмотров: 21023
|
|
